Navikulaarista virheluutumista esiintyy noin 5–15 %:ssa kaikista navikulaarisen luun akuuteista murtumista, ja navikulaarinekroosia esiintyy noin 3 %:ssa tapauksista. Navikulaarisen virheluutumisen riskitekijöitä ovat diagnoosin viivästyminen tai laiminlyönti, murtumalinjan läheisyys proksimaalisesti, yli 1 mm:n siirtymä ja murtuma, johon liittyy ranneluun epävakaus. Hoitamattomana navikulaarisen osteokondraalisen luutumattoman tilan esiintyminen liittyy usein traumaattiseen niveltulehdukseen, joka tunnetaan myös nimellä navikulaarisen osteokondraalinen luutumaton tilanne ja romahtava nivelrikko.
Luusiirrettä verisuonitetulla läppällä tai ilman sitä voidaan käyttää navikulaarisen osteokondraalisen luutumattoman tilan hoitoon. Navikulaarisen luun proksimaalisen navan osteonekroosia sairastavilla potilailla verisuonittamattoman kärjen luusiirteen tulokset ovat kuitenkin epätyydyttäviä, ja luun paranemisnopeus on vain 40–67 %. Sitä vastoin verisuonitetuilla läppäimillä varustettujen luusiirteiden paranemisnopeus voi olla jopa 88–91 %. Kliinisessä käytännössä yleisimpiä verisuonitettuja luusiirteitä ovat 1,2-ICSRA-kärkinen distaalinen radius-läppä, luusiirre + verisuonikimpu-implantaatti, kämmenen radius-läppä, vapaa suoliluun läppä verisuonitetulla kärjellä ja mediaalinen reisiluun kondylin luuläppä (MFC VBG) jne. Verisuonitetulla kärjellä tehdyn luunsiirteen tulokset ovat tyydyttäviä. Vapaan MFC VBG:n on osoitettu olevan tehokas navikulaaristen murtumien hoidossa, joihin liittyy metakarpaalinen kollapsi, ja MFC VBG käyttää laskevan polvivaltimon nivelhaaraa pääasiallisena troofisena haarana. Verrattuna muihin läppiin MFC VBG tarjoaa riittävän rakenteellisen tuen navikulaarisen luun normaalin muodon palauttamiseksi, erityisesti navikulaarimurtuman ja osteokondraalisen osteonekroosin hoidossa, johon liittyy selän kaareutuminen (kuva 1). Navikulaarisen osteokondraalisen osteonekroosin hoidossa, johon liittyy etenevä ranneluun romahdus, 1,2-ICSRA-kärkisen distaalisen radius-läpän luun paranemisasteen on raportoitu olevan vain 40 %, kun taas MFC VBG:n luun paranemisaste on 100 %.
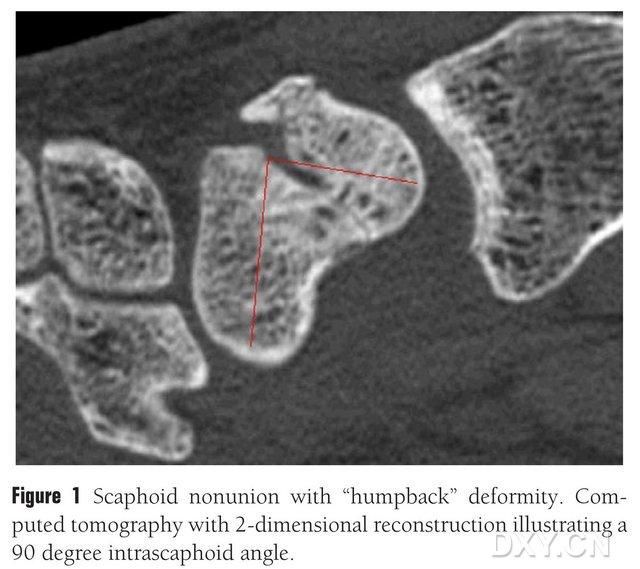
Kuva 1. Laivaluun murtuma, jossa on "kaareva selkä", TT-kuvassa näkyy murtumalohko laivaluun välissä noin 90° kulmassa.
Leikkausta edeltävä valmistelu
Ranteen fyysisen tutkimuksen jälkeen on tehtävä kuvantamistutkimuksia ranteen romahtamisasteen arvioimiseksi. Tavalliset röntgenkuvat ovat hyödyllisiä murtuman sijainnin, siirtymän asteen ja murtuneen pään resorption tai skleroosin olemassaolon varmistamiseksi. Takakautta otettavia anteriorisia kuvia käytetään ranteen romahtamisen ja ranteen selänpuoleisen epävakauden (DISI) arvioimiseen käyttämällä muokattua ranteen korkeussuhdetta (korkeus/leveys) ≤1,52 tai yli 15°:n säteittäistä kuukulmaa. Magneettikuvaus tai tietokonetomografia voivat auttaa diagnosoimaan navikulaarisen luun virheasentoa tai osteonekroosia. Lateraaliset röntgenkuvat tai vino sagittaalinen navikulaarisen luun tietokonetomografia, jossa navikulaarinen kulma on >45°, viittaavat navikulaarisen luun lyhenemiseen, joka tunnetaan nimellä "kaareva selän epämuodostuma". Magneettikuvaus T1, T2, matala signaali viittaa navikulaarisen luun nekroosiin, mutta magneettikuvauksella ei ole ilmeistä merkitystä murtuman paranemisen määrittämisessä.
Käyttöaiheet ja vasta-aiheet:
Navikulaarisen osteokondraalisen luutumattoman tilan esiintyminen, johon liittyy selän kaareva epämuodostuma ja DISI; magneettikuvauksessa näkyy navikulaarisen luun iskeeminen nekroosi, kiristyssiteen löystyminen leikkauksen aikana ja havainto, että navikulaarisen luun murtumapää on edelleen valkoista, skleroottista luuta; alkuperäisen kiilaluunsiirron tai ruuvikiinnityksen epäonnistuminen vaatii suuren VGB-rakenteellisen luusiirteen (> 1 cm3). Preoperatiivisissa tai leikkauksen aikaisissa löydöksissä todetaan värttinänivelen nivelrikko; jos on tapahtunut merkittävä navikulaarisen virheluutumisen ja romahtavan nivelrikon, ranteen denervaatio, navikulaarisen osteotomia, nelikulmainen fuusio, proksimaalinen ranneluun osteotomia, täydellinen ranneluun fuusio jne. voivat olla tarpeen; navikulaarisen virheluutumisen esiintyminen, proksimaalinen nekroosi, mutta normaali navikulaarisen luun morfologia (esim. ei-sijoittunut navikulaarimurtuma, jolla on heikko verenkierto proksimaaliseen napaan); navikulaarisen virheluutumisen lyheneminen ilman osteonekroosia. (1,2-ICSRA:ta voidaan käyttää distaalisen radius-läpän korvikkeena).
Sovellettu anatomia
MFC VBG:tä verensaanti tapahtuu useiden pienten luutuvien trofoblastisuonten kautta (keskiarvo 30, 20–50), ja runsain verenkierto on posteriorisesti reisiluun mediaalisen nivelnastan alapuolella (keskiarvo 6,4) ja seuraavaksi anteriorisesti ylempänä (keskiarvo 4,9) (kuva 2). Näitä trofoblastisuonia verensaantia hoitaa pääasiassa laskeva valtimo (DGA) ja/tai ylempi mediaalinen nivelnastan valtimo (SMGA), joka on pinnallisen reisiluun valtimon haara, josta lähtevät myös nivel-, lihas-iho- ja/tai jalkavarsihermohaarat. DGA sai alkunsa pinnallisesta reisiluun valtimosta proksimaalisesti mediaalisen malleolusin mediaalisen eminenssin lähellä tai 13,7 cm:n etäisyydellä nivelpinnasta (10,5–17,5 cm), ja haarautumisen stabiilius oli 89 % ruumiinavausnäytteissä (kuva 3). DGA saa alkunsa pinnallisesta reisiluun valtimosta 13,7 cm:n (10,5–17,5 cm) etäisyydeltä mediaalisen malleolus-halkeaman tai nivelpinnan läheltä. Ruumiinalta otetussa näytteessä haarautumisstabiilius on 100 % ja halkaisija noin 0,78 mm. Siksi joko DGA tai SMGA on hyväksyttävä, vaikkakin ensin mainittu soveltuu paremmin sääriluille suonen pituuden ja halkaisijan vuoksi.
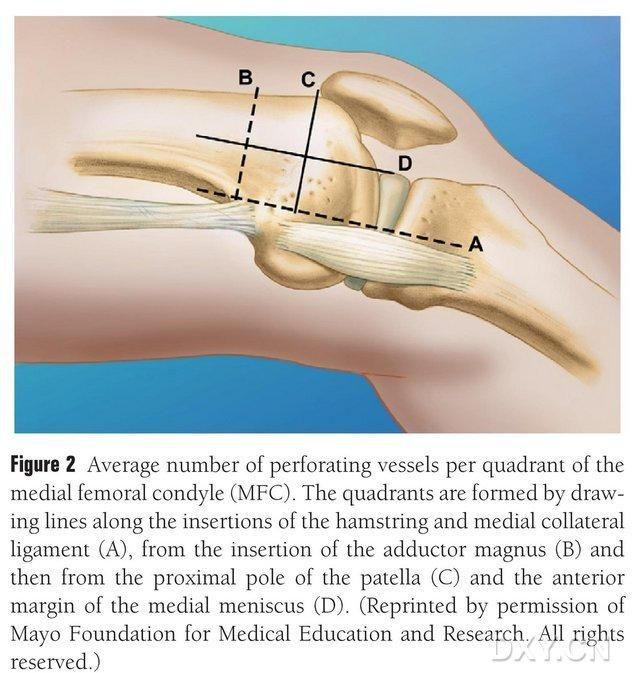
Kuva 2. MFC:n trofoblastien verisuonten neljän kvadrantin jakauma vaakasuoralla linjalla semitendinosuksen ja mediaalisen sivusiteen välillä A, ison sarvennoisen linja B, polvilumpion ylänavan linja C, etummaisen meniskin linja D.
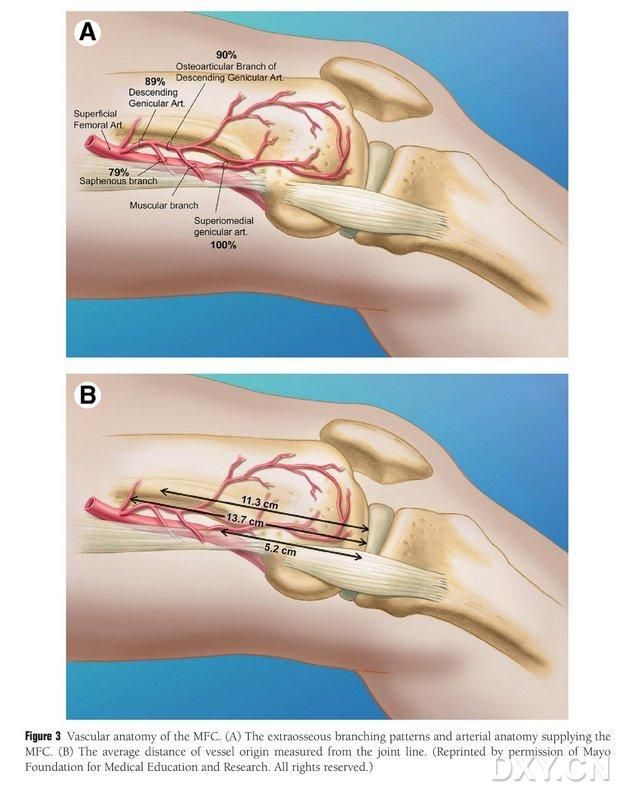
Kuva 3. MFC:n verisuonten anatomia: (A) Luun ulkopuoliset haarat ja MFC:n trofoblastinen verisuonten anatomia, (B) Verisuonten lähtökohtien etäisyys nivellinjasta
Kirurginen pääsy
Potilas asetetaan yleisanestesiassa selinmakuulle ja sairastunut raaja asetetaan käsileikkauspöydälle. Yleensä luovuttajaluuläpät otetaan ipsilateraalisesta reisiluun mediaalisesta nivelnastan päästä, jotta potilas voi liikkua kainalosauvojen avulla leikkauksen jälkeen. Vastakkainen polvi voidaan valita myös, jos potilaalla on aiempia traumoja tai leikkausta polven samalla puolella. Polvi koukistetaan ja lonkka kierretään ulospäin, ja sekä ylä- että alaraajoihin asetetaan kiristyssiteet. Kirurginen lähestymistapa oli laajennettu Russe-menetelmä, jossa viilto alkoi 8 cm proksimaalisesti rannekanavaoireyhtymästä ja ulottui distaalisesti raajan koukistajalihaksen jänteen raajan reunasta ja taittui sitten raajan kohdalta peukalon tyveä kohti ja päättyi suuren sarvennoisen tasolle. Radiaalisen longissimus-jänteen jännetuppi viilletään ja jänne vedetään kyynärluun suuntaan, minkä jälkeen navikulaarinen luu paljastetaan terävällä dissektiolla radiaalisen kuu- ja radiaalisen navikulaarisen pään nivelsiteitä pidemmälle. Navikulaarisen luun perifeeriset pehmytkudokset erotetaan huolellisesti, jotta navikulaarinen luutuminen saadaan paremmin näkyviin (kuva 4). Varmista luutumattoman luutumisen alue, nivelruston laatu ja navikulaarisen luun iskemian aste. Kiristyssiteen löysäämisen jälkeen tarkkaile navikulaarisen luun proksimaalista napaa pistemäisen verenvuodon varalta, jotta voidaan määrittää, onko kyseessä iskeeminen nekroosi. Jos navikulaarinen nekroosi ei liity radiaaliseen ranne- tai rannekeliitin niveltulehdukseen, voidaan käyttää MFC VGB -nivelleikkausta.
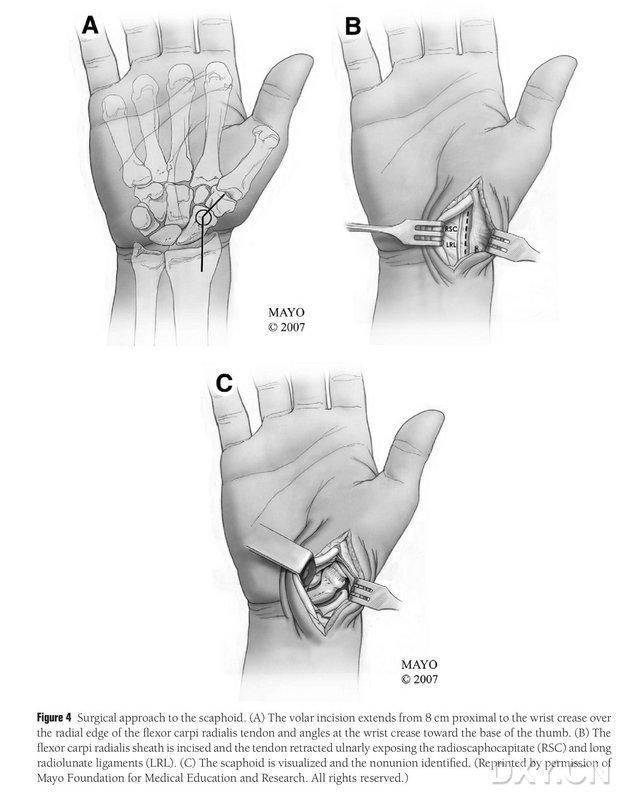
Kuva 4. Navikulaarinen kirurginen lähestymistapa: (A) Viilto alkaa 8 cm proksimaalisesti poikittaisesta rannekanavaoireyhtymästä ja jatkaa värttinälihaksen flexor carpi radialis -jänteen värttinäistä reunaa viillon distaaliseen osaan, joka on taitettu peukalon tyveä kohti poikittaisen rannekanavaoireyhtymän kohdalla. (B) Radiaalisen longissimus -jänteen jännetuppi viilletään ja jänne vedetään kyynärtaipeen suuntaisesti, ja navikulaariluu paljastetaan terävällä dissektiolla värttinälihaksen kuu- ja värttinälihaksen pään nivelsiteitä pitkin. (C) Tunnista navikulaarisen luuston epäjatkuvuuden alue.
Polvinivelen proksimaaliseen linjaan nähden tehdään 15–20 cm pitkä viilto mediaalisen reisiluun lihaksen takareunaa pitkin, ja lihas vedetään taaksepäin, jotta MFC:n verenkierto paljastuu (kuva 5). MFC:n verenkierto tulee yleensä DGA:n ja SMGA:n nivelhaarojen kautta, yleensä DGA:n suuremman nivelhaaran ja vastaavan siihen liittyvän laskimon kautta. Verisuonen pedikkeli vapautetaan proksimaalisesti suojaten luukalvoa ja luisen pinnalla olevia trofoblastisia verisuonia.
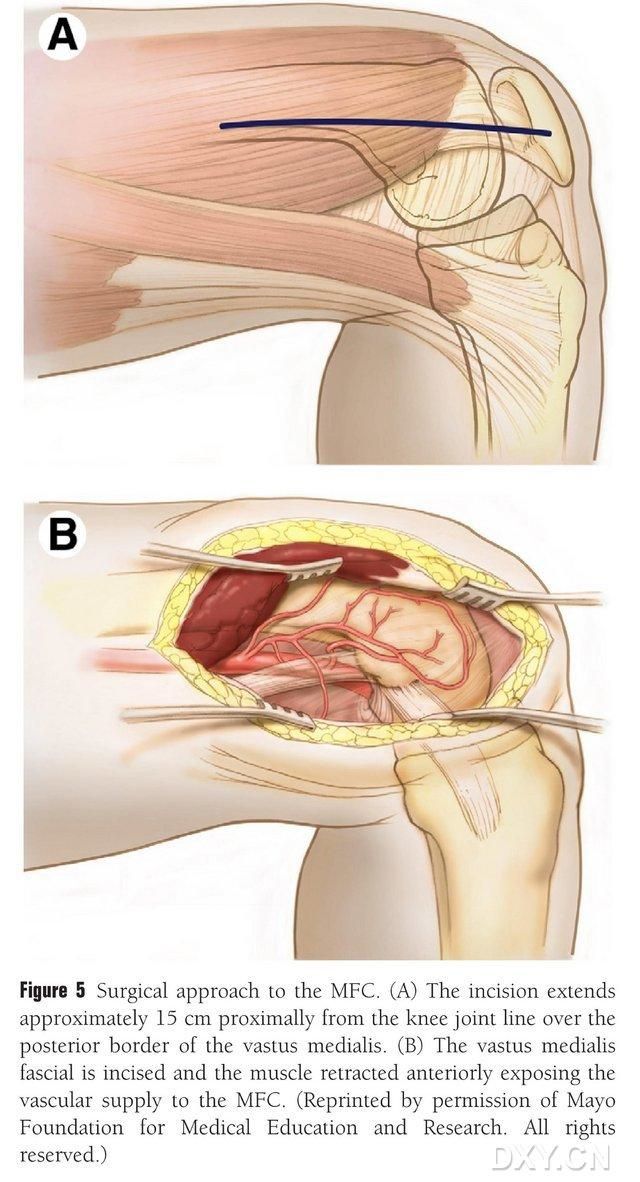
Kuva 5. Kirurginen pääsy MFC:hen: (A) Polvinivelen linjasta katsottuna mediaalisen reisilihaksen takareunaan proksimaalisesti tehdään 15–20 cm pitkä viilto. (B) Lihas vedetään taaksepäin MFC:n verenkierron paljastamiseksi.
Navikulaarisen luun valmistelu
Navikulaarinen DISI-epämuodostuma on korjattava ja osteokondraalisen luusiirteen alue valmisteltava ennen implantaatiota taivuttamalla rannetta läpivalaisulla normaalin värttinänivelen palauttamiseksi (kuva 6). 0,0625 jalan (noin 1,5 mm) Kirschner-neula porataan perkutaanisesti selkäpuolelta metakarpaaliin värttinänivelen kiinnittämiseksi, ja navikulaarisen virheluupion rako paljastuu, kun ranne suoristetaan. Murtumatila tyhjennettiin pehmytkudoksesta ja tuettiin edelleen auki levylevittimellä. Pientä edestakaisin liikkuvaa sahaa käytetään luun litistämiseen ja sen varmistamiseen, että implantin läppä muistuttaa enemmän suorakaiteen muotoista rakennetta kuin kiilaa, mikä edellyttää, että navikulaarista rakoa käsitellään leveämmällä raolla kämmenpuolella kuin selkäpuolella. Raon avaamisen jälkeen vika mitataan kolmessa ulottuvuudessa luusiirteen laajuuden määrittämiseksi, joka on yleensä 10–12 mm pitkä siirteen kaikilta puolilta.
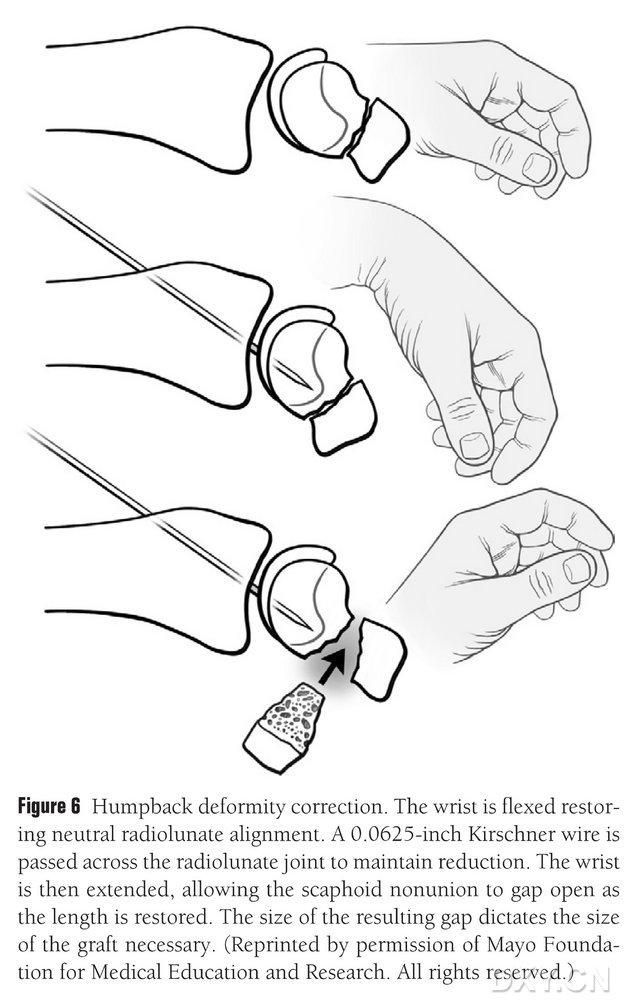
Kuva 6. Navikulaarin selän kaarevan asendon korjaus ranteen läpivalaisulla normaalin värttinä-lunaarisen linjauksen palauttamiseksi. 0,0625 jalan (noin 1,5 mm) Kirschner-neula porataan perkutaanisesti selkäpuolelta metakarpaaliin värttinäluun kuuluulan kiinnittämiseksi, paljastaen navikulaarisen virheluupion raon ja palauttaen navikulaariluun normaalin korkeuden, kun ranne on suoristettu. Raon koko ennustaa katkaistavan läpän koon.
Osteotomia
Mediaalisen reisiluun nivelnastan verisuonittunut alue valitaan luun poistoalueeksi, ja luun poistoalue merkitään riittävästi. Varo vahingoittamasta mediaalista sivusidettä. Luukalvo viilletään ja haluttuun läppään sopivan kokoinen suorakaiteen muotoinen luuläppä leikataan edestakaisin liikkuvalla sahalla. Toinen luupala leikataan 45° kulmassa toiselta puolelta läpän eheyden varmistamiseksi (kuva 7). 7). On varottava erottelemasta luukalvoa, kortikaaliluuta ja läpän hohkaluuta. Alaraajan kiristysside vapautetaan, jotta verenkiertoa läpän läpi voidaan tarkkailla, ja verisuonen pedikkeli vapautetaan proksimaalisesti vähintään 6 cm matkalta, jotta myöhempi verisuonianastomoosi on mahdollista. Tarvittaessa pieni määrä hohkaluuta voidaan jatkaa reisiluun nivelnastomoosiin. Reisiluun nivelnastan vika täytetään luusiirteen korvikkeella, ja viilto tyhjennetään ja suljetaan kerros kerrokselta.
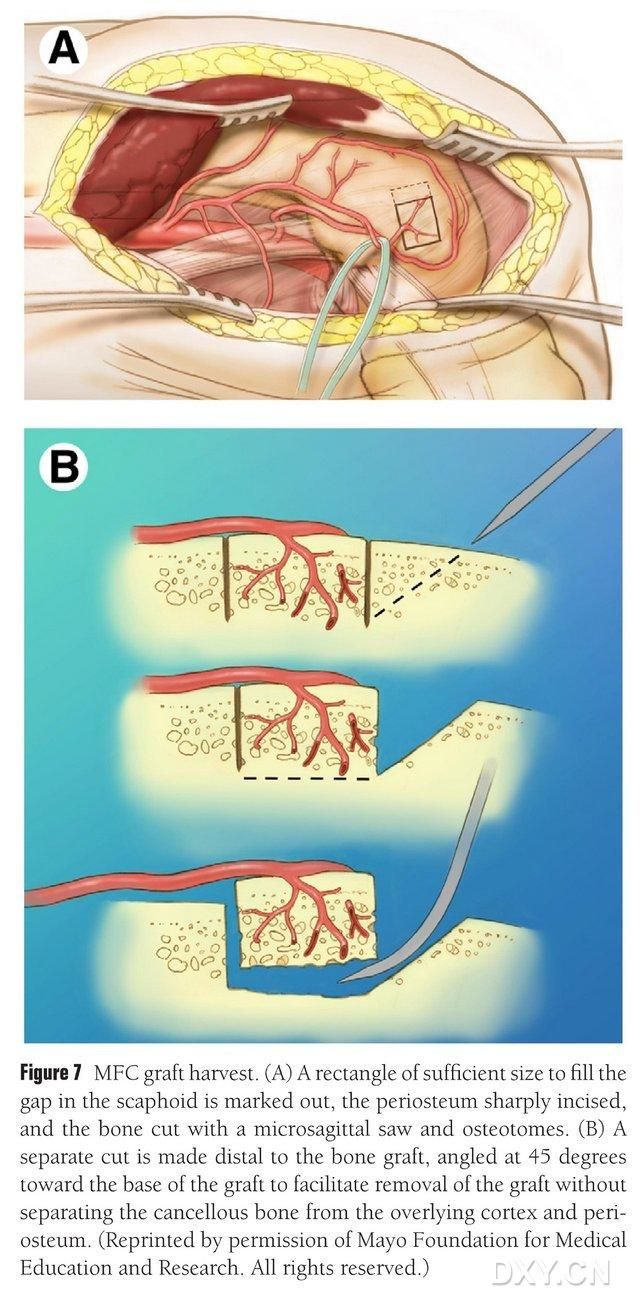
Kuva 7. MFC-luuläpän poisto. (A) Navikulaarisen tilan täyttämiseen riittävä osteotomia-alue merkitään, luukalvo viilletään ja haluttuun läpään sopivan kokoinen suorakaiteen muotoinen luuläppä leikataan edestakaisin liikkuvalla sahalla. (B) Toinen luupala leikataan toiselta puolelta 45° kulmassa läpän eheyden varmistamiseksi.
Läpän implantaatio ja kiinnitys
Luuläppä leikataan sopivaan muotoon varoen puristamasta verisuonen pedikkeliä tai irrottamasta luukalvoa. Läppä implantoidaan varovasti navikulaarisen luupuutoksen alueelle välttäen iskuja ja kiinnitetään ontoilla navikulaarisilla ruuveilla. Huolehdittiin siitä, että implantoidun luukappaleen kämmenreuna oli samassa tasossa navikulaarisen luun kämmenreunan kanssa tai että sitä painettiin hieman sisäänpäin, jotta se ei osuisi. Navikulaarisen luun morfologia, voimalinja ja ruuvien sijainti vahvistettiin läpivalaisulla. Verisuonen läppävaltimo yhdistetään värttinävaltimoon pää sivulle ja laskimopää värttinävaltimon vastaavaan laskimoon pää päähän (kuva 8). Nivelkapseli korjataan, mutta verisuonen pedikkeliä vältetään.
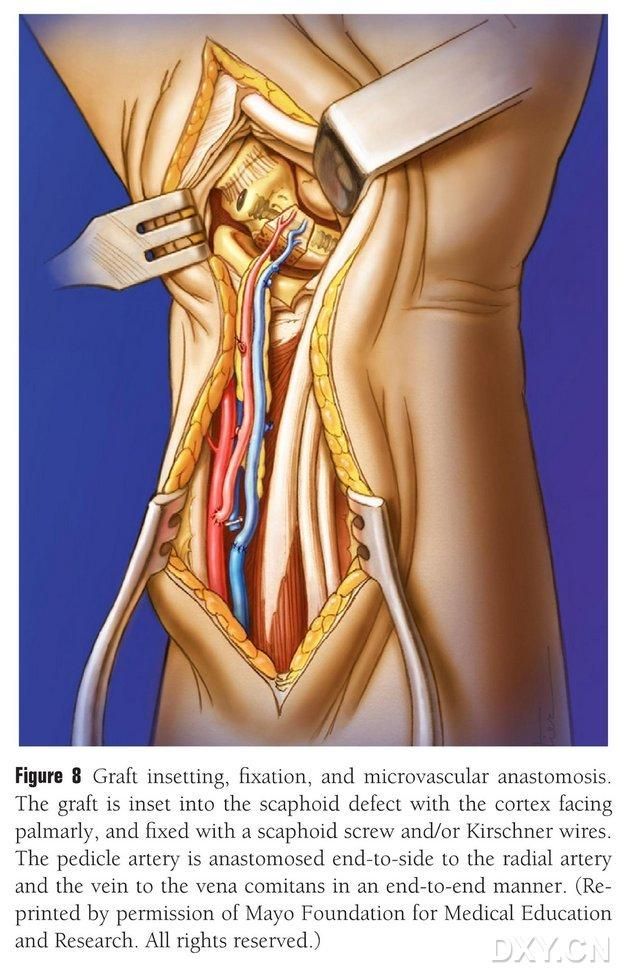
Kuva 8. Luuläpän implantaatio, kiinnitys ja verisuonianastomoosi. Luuläpän kiinnitys tapahtuu varovasti navikulaarisen luupuutoksen alueelle ja kiinnitetään ontoilla navikulaarisilla ruuveilla tai Kirschner-tapeilla. Varmistetaan, että implantoidun luukappaleen metakarpaalinen reuna on samassa tasossa navikulaarisen luun metakarpaalisen reunan kanssa tai sitä on hieman painettu, jotta vältetään osuminen. Verisuoniläpän valtimon ja värttinävaltimon välinen anastomoosi tehtiin päästä päähän, ja laskimon kärki värttinävaltimon vastaavaan laskimoon tehtiin päästä päähän.
Leikkauksen jälkeinen kuntoutus
Oraalinen aspiriini 325 mg päivässä (1 kuukauden ajan), leikkauksen jälkeinen painon kantaminen sairaaseen raajaan on sallittua, polven jarrutus voi vähentää potilaan epämukavuutta riippuen potilaan kyvystä liikkua oikeaan aikaan. Yhden kainalosauvan vastakkainen tuki voi vähentää kipua, mutta kainalosauvojen pitkäaikainen tuki ei ole välttämätöntä. Tikit poistettiin 2 viikkoa leikkauksen jälkeen ja Muenster-kipsaus eli pitkä käsivarsi-peukalokipsaus pidettiin paikoillaan 3 viikon ajan. Sen jälkeen käytetään lyhyttä käsivarsi-peukalokipsausta, kunnes murtuma paranee. Röntgenkuvat otetaan 3–6 viikon välein, ja murtuman paraneminen varmistetaan tietokonetomografialla. Tämän jälkeen aktiiviset ja passiiviset koukistus- ja ojennusliikkeet tulee aloittaa vähitellen, ja liikunnan tehoa ja tiheyttä tulee lisätä vähitellen.
Merkittäviä komplikaatioita
Polvinivelen pääasiallisia komplikaatioita ovat polvikipu tai hermovamma. Polvikipua esiintyi pääasiassa kuuden viikon sisällä leikkauksesta, eikä safeenan hermovamman aiheuttamaa tuntopuutosta tai kivuliasta neuroomaa havaittu. Ranteen pääasiallisia komplikaatioita olivat tulenkestävä luun luutumattomuus, kipu, niveljäykkyys, heikkous, etenevä ranteen värttinäluun tai karpaaliluiden nivelrikko, ja myös luukalvon heterotooppisen luutumisen riskiä on raportoitu.
Vapaa mediaalisen reisiluun nivelnastan verisuonittunut luusiirre laparoskooppisiin luutumattomiin reisiluun proksimaalinavan avaskulaarisen nekroosin ja ranneluun romahtamisen yhteydessä
Julkaisun aika: 28.5.2024










